Zespół jelita drażliwego – czego nie jeść a co jeść?
Zespół jelita drażliwego (IBS) to jedno z najczęstszych, a jednocześnie najbardziej frustrujących zaburzeń przewodu pokarmowego. Objawy potrafią nasilać się po jedzeniu, zmieniać z dnia na dzień i skutecznie utrudniać codzienne funkcjonowanie. Odpowiednia dieta, pozwala u wielu osób łagodzić objawy zespołu jelita drażliwego i odzyskać kontrolę nad jelitami.
Spis treści:
- Zespół jelita drażliwego – najważniejsze wnioski
- Co to jest zespół jelita drażliwego (IBS)?
- Objawy IBS
- Przyczyny zespołu jelita drażliwego
- Czy żywność może powodować objawy w IBS?
- Jak powinna wyglądać dieta przy jelicie drażliwym?
- Czym jest dieta low FODMAP i jak działa?
- Jakie są zasady diety low FODMAP?
- Niska zawartość FODMAP
- Żywność bogata w błonnik
- Probiotyki
- IBS — czego nie jeść
Zespół jelita drażliwego – najważniejsze wnioski
- IBS jest chorobą czynnościową, ale jej objawy są jak najbardziej realne i mogą znacząco wpływać na codzienne funkcjonowanie.
- Sposób odżywiania ma kluczowe znaczenie — odpowiednio dobrane produkty mogą zarówno nasilać, jak i łagodzić objawy zespołu jelita drażliwego.
- Dieta low FODMAP to obecnie najlepiej przebadana i najczęściej rekomendowana strategia żywieniowa w IBS.
- Personalizacja jadłospisu jest niezbędna, ponieważ tolerancja poszczególnych produktów różni się między pacjentami.
- W praktyce wiedza o tym, „czego nie jeść”, jest równie istotna jak świadomość tego, co jeść, aby skutecznie wspierać pracę jelit.

Co to jest zespół jelita drażliwego (IBS)?
Zespół jelita drażliwego (IBS), znany również jako irritable bowel syndrome, to przewlekłe zaburzenie czynnościowe przewodu pokarmowego. Oznacza to, że jelita — najczęściej jelito grube — funkcjonują nieprawidłowo, mimo że w badaniach obrazowych i laboratoryjnych nie stwierdza się zmian organicznych ani strukturalnych.
W praktyce IBS jest problemem o podłożu jelitowo-nerwowym. Kluczową rolę odgrywają tu nadwrażliwość jelit, zaburzenia motoryki przewodu pokarmowego oraz nieprawidłowa komunikacja w obrębie osi jelito–mózg. To właśnie te mechanizmy sprawiają, że nawet fizjologiczne bodźce mogą wywoływać ból, wzdęcia czy zaburzenia wypróżnień.
Zespół jelita drażliwego ma charakter przewlekły i nawrotowy — objawy mogą okresowo ustępować, by następnie ponownie się nasilać, często pod wpływem stresu, diety lub infekcji. Szacuje się, że IBS dotyczy około 10–15% dorosłej populacji, przy czym częściej występuje u kobiet. W Polsce objawy zespołu jelita drażliwego zgłasza około 13% dorosłych, a znaczna część pacjentów przez lata pozostaje bez postawionej diagnozy [1].
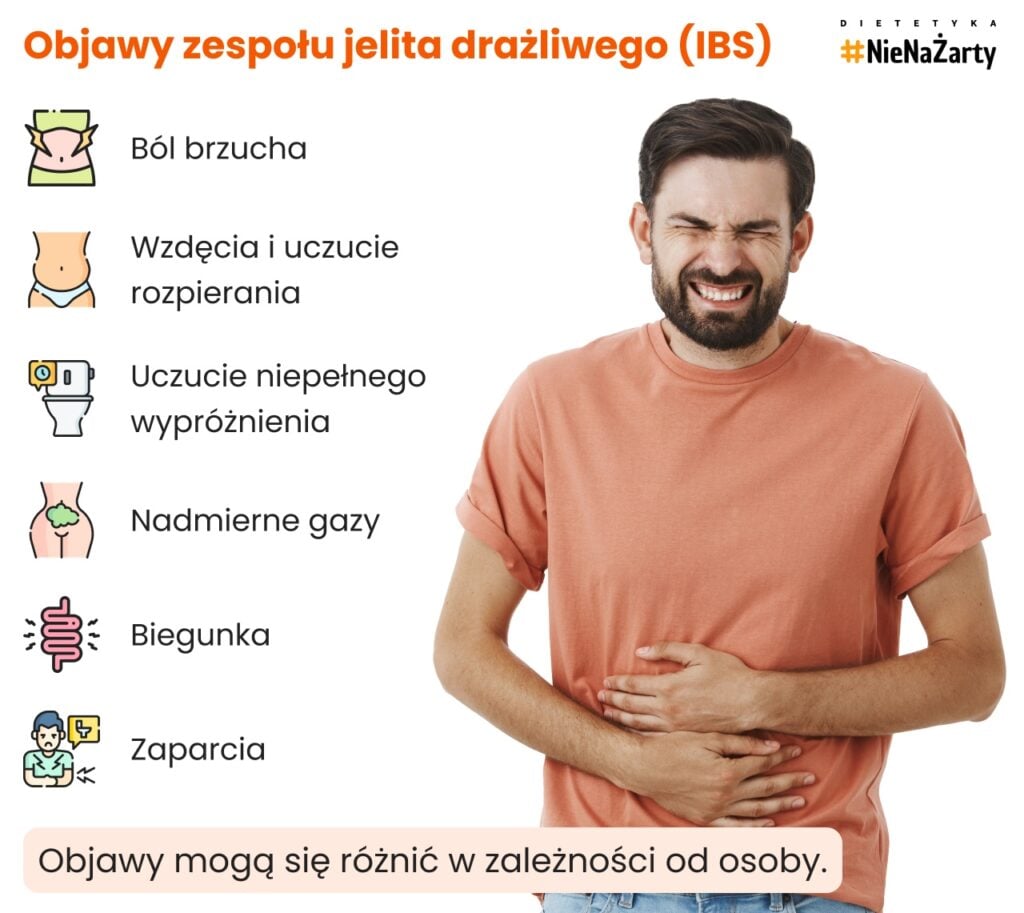
Objawy IBS
Objawy IBS są zróżnicowane i silnie indywidualne — u każdego pacjenta mogą wyglądać nieco inaczej. U jednych dominuje biegunka, u innych zaparcia, a u części osób występuje tzw. postać mieszana, w której oba te problemy pojawiają się naprzemiennie.
Do najczęstszych objawów zespołu jelita drażliwego należą [2]:
- ból brzucha, często pojawiający się po posiłkach lub ustępujący po wypróżnieniu,
- wzdęcia i uczucie rozpierania w jamie brzusznej,
- nadmierne gromadzenie się gazów,
- biegunka, zaparcia lub ich naprzemienne występowanie,
- uczucie niepełnego wypróżnienia,
- zmiany konsystencji stolca (od luźnego po twardy, grudkowaty).
Warto podkreślić, że objawy zespołu jelita drażliwego często nasilają się pod wpływem stresu, niewyspania, infekcji przewodu pokarmowego oraz — co ma kluczowe znaczenie w praktyce — po spożyciu określonych produktów pokarmowych. To właśnie obserwacja reakcji jelit na jedzenie stanowi jeden z najważniejszych elementów pracy z pacjentami z IBS. W kontekście oceny ogólnego stanu zdrowia warto również sprawdzić BMI za pomocą kalkulatora BMI, co może pomóc zauważyć niezamierzone zmiany masy ciała towarzyszące przewlekłym objawom jelitowym.
Przyczyny zespołu jelita drażliwego
Przyczyny zespołu jelita drażliwego (IBS) są wieloczynnikowe i wciąż nie zostały w pełni poznane. Współczesna gastroenterologia i dietetyka coraz częściej podkreślają, że IBS nie jest jedną chorobą, lecz zespołem zaburzeń wynikających z nakładania się kilku mechanizmów jednocześnie.
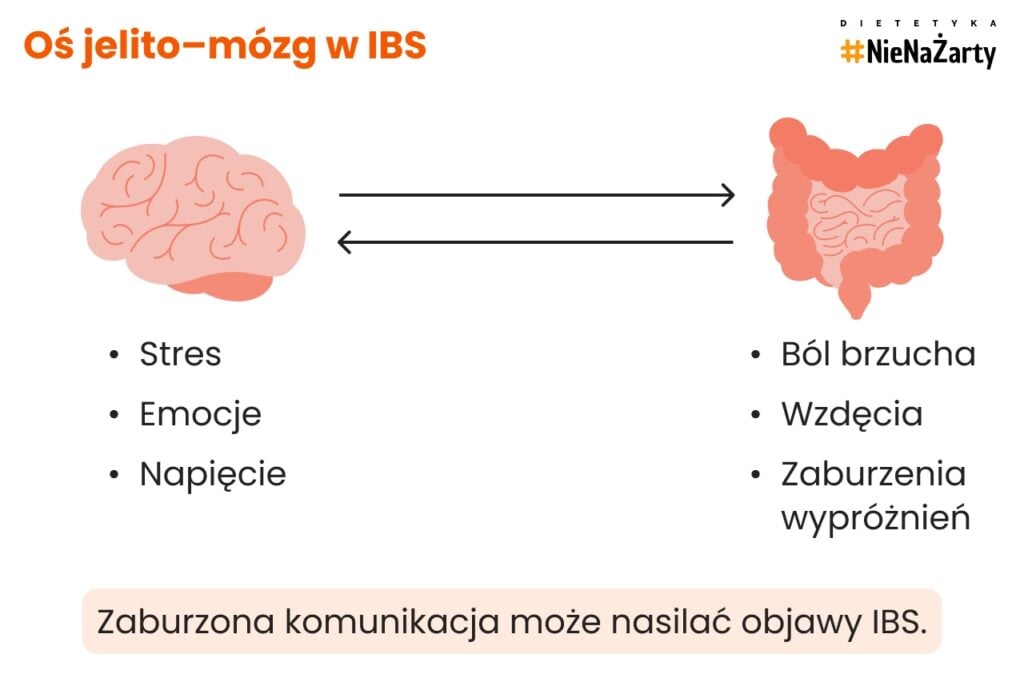
Zaburzenia osi jelito–mózg
U osób z zespołem jelita nadwrażliwego obserwuje się nieprawidłową komunikację pomiędzy jelitami a ośrodkowym układem nerwowym. Skutkuje to nadmiernym odbieraniem sygnałów z przewodu pokarmowego oraz obniżeniem progu bólu trzewnego.
To właśnie ten mechanizm tłumaczy, dlaczego stres, napięcie emocjonalne czy przewlekłe zmęczenie mogą wyraźnie nasilać objawy IBS, a ból jelit bywa odczuwany jako silny nawet przy braku istotnych bodźców mechanicznych [3].
Nadwrażliwość trzewna i zaburzenia motoryki jelit
Kolejnym istotnym elementem jest nadwrażliwość trzewna, czyli nadmierna reakcja jelit na rozciąganie i obecność treści pokarmowej. U pacjentów z IBS nawet fizjologiczne procesy trawienia mogą wywoływać ból brzucha, wzdęcia i dyskomfort.
Dodatkowo często obserwuje się zaburzenia motoryki przewodu pokarmowego — pasaż jelitowy może być:
- przyspieszony, co sprzyja występowaniu biegunki,
- spowolniony, prowadząc do zaparć,
- lub zmienny, charakterystyczny dla postaci mieszanej IBS.
Mikrobiota jelitowa i czynniki pokarmowe
Coraz więcej danych wskazuje na istotną rolę mikrobioty jelitowej w rozwoju i przebiegu zespołu jelita drażliwego. Zaburzenia składu mikrobiomu mogą wpływać na procesy fermentacji węglowodanów, produkcję gazów oraz wrażliwość jelit.
Szczególne znaczenie mają tu składniki diety takie jak laktoza, fruktoza oraz poliole, które u osób z IBS mogą ulegać nasilonej fermentacji, prowadząc do wzdęć, bólu brzucha i zaburzeń wypróżnień. To właśnie ten mechanizm stanowi podstawę zaleceń dietetycznych, w tym stosowania diety low FODMAP.

Czy żywność może powodować objawy w IBS?
Krótka odpowiedź brzmi: tak. Dla wielu osób z zespołem jelita drażliwego to właśnie żywność jest jednym z głównych czynników wyzwalających lub nasilających objawy IBS. Reakcje jelit na poszczególne produkty mogą być bardzo indywidualne, jednak pewne grupy pokarmów pojawiają się w wywiadach pacjentów wyjątkowo często.
Co najbardziej podrażnia jelita?
Najczęściej są to produkty, które:
- intensywnie fermentują w jelitach, prowadząc do nadmiernej produkcji gazów,
- zwiększają ilość wody w świetle jelita, co może sprzyjać biegunce,
- zawierają di- i monosacharydy oraz poliole, czyli węglowodany słabo wchłaniane w przewodzie pokarmowym.
To właśnie te mechanizmy leżą u podstaw nasilenia takich dolegliwości jak wzdęcia, ból brzucha, biegunka czy uczucie rozpierania u osób z IBS.
Do produktów, które najczęściej podrażniają jelita i mogą nasilać objawy zespołu jelita drażliwego, należą m.in.:
- cebula, czosnek i por,
- kapusta, brukselka oraz brokuł (szczególnie w większych ilościach),
- produkty o wysokiej zawartości FODMAP,
- produkty mleczne zawierające laktozę,
- słodziki należące do polioli, takie jak sorbitol.
Dlatego w przypadku IBS tak istotne jest świadome dobieranie produktów, obserwacja reakcji organizmu oraz — w wielu przypadkach — zastosowanie odpowiednio dobranej diety low FODMAP, która pomaga ograniczyć czynniki nasilające objawy jelitowe.
Jak powinna wyglądać dieta przy jelicie drażliwym?
Dieta przy zespole jelita drażliwego powinna być indywidualnie dobrana i możliwie prosta do stosowania na co dzień. Kluczowe nie są restrykcje, lecz stopniowe zrozumienie, które produkty nasilają objawy IBS, a które są przez jelita dobrze tolerowane. W pracy nad dietą przy IBS pomocne może być także oszacowanie indywidualnego zapotrzebowania energetycznego, np. z wykorzystaniem kalkulatora kalorii, który ułatwia planowanie regularnych i dopasowanych do potrzeb posiłków.
W praktyce oznacza to odejście od chaotycznych eliminacji na rzecz świadomej pracy z jadłospisem, obserwacji reakcji organizmu i elastycznego dopasowywania diety do aktualnych potrzeb jelit.
Jaka dieta sprawdza się najlepiej?
U większości pacjentów z IBS najlepiej udokumentowaną skuteczność wykazują [4]:
- dieta low FODMAP, szczególnie w redukcji wzdęć, bólu brzucha i biegunki,
- dieta lekkostrawna, oparta na prostych technikach kulinarnych i łatwiej tolerowanych produktach,
- odpowiednia podaż błonnika pokarmowego, zwłaszcza błonnika rozpuszczalnego, który może wspierać regulację rytmu wypróżnień.
Dobrze zaplanowany jadłospis w zespole jelita drażliwego powinien przede wszystkim stabilizować pracę jelit i łagodzić objawy, a nie generować dodatkowy stres żywieniowy. Dieta ma być narzędziem poprawy jakości życia, a nie kolejnym źródłem napięcia — szczególnie u osób z nadwrażliwym układem pokarmowym.
Czym jest dieta low FODMAP i jak działa?
Dieta low FODMAP to strategia żywieniowa stosowana w zespole jelita drażliwego, której celem jest ograniczenie określonych grup węglowodanów mogących nasilać objawy jelitowe. Chodzi o związki, które:
- słabo wchłaniają się w jelicie cienkim,
- łatwo fermentują w jelicie grubym,
- zwiększają produkcję gazów oraz ilość wody w świetle jelita.
U osób z IBS mechanizmy te prowadzą do wzdęć, bólu brzucha, biegunki oraz uczucia rozpierania, dlatego ich czasowe ograniczenie może znacząco łagodzić objawy zespołu jelita drażliwego [4].
Co oznacza skrót FODMAP?
Termin FODMAP jest akronimem pochodzącym z języka angielskiego i oznacza [4]:
- F – fermentable (fermentujące),
- O – oligosaccharides (oligosacharydy),
- D – disaccharides (disacharydy, np. laktoza),
- M – monosaccharides (monosacharydy, głównie fruktoza w nadmiarze),
- A – and,
- P – polyols (poliole, np. sorbitol).
Są to węglowodany, które u osób z nadwrażliwymi jelitami mogą ulegać nasilonej fermentacji i prowadzić do nadprodukcji gazów, rozciągania ściany jelita oraz nasilenia dolegliwości bólowych.
Wyniki badań wskazują, że dieta low FODMAP może zmniejszać objawy IBS u około 60–75% pacjentów, szczególnie w zakresie bólu brzucha, wzdęć oraz biegunki. To właśnie dlatego stanowi ona jedno z najlepiej udokumentowanych narzędzi dietetycznych w pracy z osobami z zespołem jelita drażliwego [5].

Jakie są zasady diety low FODMAP?
Dieta low FODMAP opiera się na ustrukturyzowanym, trzyetapowym schemacie, którego celem nie jest trwałe eliminowanie produktów, lecz identyfikacja indywidualnych czynników nasilających objawy IBS.
Etap 1: Eliminacja produktów o wysokiej zawartości FODMAP
Pierwszy etap polega na czasowym wykluczeniu produktów o wysokiej zawartości FODMAP, które najczęściej nasilają dolegliwości jelitowe. Faza ta trwa zazwyczaj od 2 do 6 tygodni i u wielu pacjentów prowadzi do wyraźnego zmniejszenia wzdęć, bólu brzucha oraz biegunki.
Etap 2: Testowanie tolerancji poszczególnych grup
Po ustabilizowaniu objawów następuje kontrolowane ponowne wprowadzanie poszczególnych grup FODMAP (np. laktozy, fruktozy czy polioli). Dzięki temu można sprawdzić, które składniki są dobrze tolerowane, a które wywołują nawrót dolegliwości.
Etap 3: Personalizacja diety
Ostatni etap to personalizacja diety, czyli stworzenie długofalowego jadłospisu opartego wyłącznie na produktach tolerowanych przez daną osobę. To właśnie ten etap decyduje o skuteczności diety w dłuższej perspektywie i pozwala zachować możliwie najszerszy, zbilansowany sposób żywienia.
Warto podkreślić, że dieta low FODMAP nie jest dietą eliminacyjną „na zawsze”. Jej głównym celem jest zrozumienie reakcji jelit na konkretne składniki i ograniczenie wyłącznie tych produktów, które faktycznie nasilają objawy zespołu jelita drażliwego, bez niepotrzebnych restrykcji.
Niska zawartość FODMAP
Produkty o niskiej zawartości FODMAP stanowią fundament diety przy IBS i są najczęściej najlepiej tolerowane przez osoby z zespołem jelita drażliwego. Ich kluczową zaletą jest to, że nie ulegają intensywnej fermentacji w jelitach, dzięki czemu rzadziej prowadzą do nadmiernej produkcji gazów, wzdęć czy bólu brzucha.
Co można spożywać?
W diecie o niskiej zawartości FODMAP bezpiecznym wyborem są m.in.:
- zboża: ryż, komosa ryżowa, owies,
- owoce: banan (najlepiej lekko niedojrzały), kiwi, truskawki,
- warzywa: marchew, cukinia, bakłażan,
- źródła białka: jaja, mięso, tofu,
- tłuszcze: oliwa z oliwek, masło klarowane.
Tak skomponowane posiłki są zazwyczaj łatwiej tolerowane przez jelita, sprzyjają stabilizacji pracy przewodu pokarmowego i rzadziej powodują wzdęcia, nadmierne gazy czy ból brzucha. To właśnie na tych produktach warto opierać codzienny jadłospis, szczególnie w początkowych etapach diety low FODMAP.

Żywność bogata w błonnik
Błonnik pokarmowy odgrywa istotną rolę w diecie osób z IBS, jednak w tym przypadku kluczowe znaczenie ma jego rodzaj, ilość oraz forma spożycia. Nie każdy błonnik działa tak samo na jelita nadwrażliwe, dlatego jego dobór powinien być świadomy i dopasowany do dominujących objawów.
Jaki błonnik wybierać?
U większości pacjentów z zespołem jelita drażliwego najlepiej tolerowany jest:
- błonnik rozpuszczalny, np. w postaci błonnika z babki płesznik (psyllium), który może wspierać regulację rytmu wypróżnień i łagodzić zarówno zaparcia, jak i biegunkę,
- umiarkowane ilości produktów takich jak owies, ryż oraz warzywa gotowane, które są łatwiejsze do strawienia i mniej obciążają przewód pokarmowy.
Z kolei błonnik nierozpuszczalny (obecny m.in. w otrębach, surowych warzywach czy pełnych ziarnach) spożywany w nadmiarze może nasilać objawy IBS, zwłaszcza wzdęcia, ból brzucha oraz biegunkę. Dlatego jego ilość w diecie osób z nadwrażliwymi jelitami powinna być stopniowo zwiększana i uważnie obserwowana.

Probiotyki
Probiotyki mogą stanowić uzupełniający element leczenia zespołu jelita drażliwego, jednak ich skuteczność w IBS nie jest uniwersalna — kluczowe znaczenie ma konkretny szczep, dawka oraz czas stosowania. Nie każdy preparat dostępny na rynku będzie działał w ten sam sposób u wszystkich pacjentów.
Czy warto stosować probiotyki?
Wyniki badań wskazują na umiarkowaną, ale realną skuteczność wybranych szczepów probiotycznych w łagodzeniu niektórych objawów IBS, szczególnie w zakresie:
- redukcji wzdęć i nadmiernej produkcji gazów,
- zmniejszenia bólu jelit i dyskomfortu trzewnego,
- poprawy ogólnego komfortu trawiennego.
Należy jednak podkreślić, że probiotyki nie działają jak „lek na IBS”, a ich efekty bywają zróżnicowane. Kluczowe jest dopasowanie preparatu do dominujących objawów IBS (np. biegunka, zaparcia, wzdęcia) oraz zachowanie odpowiedniego czasu suplementacji, który w większości przypadków wynosi 4–8 tygodni. Po tym okresie warto ocenić reakcję organizmu i zdecydować, czy kontynuacja ma uzasadnienie [6].
Szczep probiotyczny polecany przy IBS
Badania kliniczne wskazują, że szczep Lactiplantibacillus plantarum 299v (dawniej Lactobacillus plantarum 299v) jest jednym z najlepiej przebadanych i najczęściej rekomendowanych szczepów probiotycznych przy zespole jelita drażliwego [7]. Ten szczep wykazał skuteczność m.in. w:
- łagodzeniu wzdęć,
- zmniejszaniu bólu brzucha,
- poprawie ogólnego komfortu trawienia u osób z IBS.
L. plantarum 299v jest często stosowany w suplementach skierowanych specjalnie do pacjentów z IBS i posiada liczne publikacje kliniczne potwierdzające jego wpływ na redukcję objawów przewodu pokarmowego u osób z nadwrażliwym jelitem.
Skuteczność probiotyku zależy od konkretnego szczepu, dawki i czasu przyjmowania (najczęściej 4–8 tygodni), a preparaty najlepiej dobierać z pomocą specjalisty lub lekarza, by dopasować je do dominujących objawów IBS (biegunka, zaparcia, wzdęcia).
IBS — czego nie jeść
To jedno z najczęściej zadawanych pytań przez osoby z IBS: czego unikać przy zespole jelita drażliwego, aby nie nasilać dolegliwości jelitowych? Choć reakcje organizmu są indywidualne, istnieją grupy produktów, które wyjątkowo często nasilają objawy zespołu jelita nadwrażliwego.
Produkty, które najczęściej nasilają objawy IBS:
| Grupa produktów | Przykłady | Dlaczego mogą nasilać objawy IBS? |
| Warzywa o wysokiej zawartości FODMAP | Cebula, czosnek (szczególnie surowe) | Silnie fermentują w jelitach, zwiększając produkcję gazów i wzdęcia |
| Warzywa kapustne (duże porcje) | Kapusta, brukselka | Zawierają fermentujące węglowodany i błonnik mogący nasilać wzdęcia |
| Produkty mleczne z laktozą | Mleko, jogurt, kefir, twaróg | Laktoza może być słabo trawiona i powodować biegunkę oraz wzdęcia |
| Słodziki z grupy polioli | Sorbitol, mannitol | Działają osmotycznie i fermentują, nasilając ból brzucha i gazy |
| Produkty bogate w fruktozę | Soki owocowe, syropy, miód | Nadmiar fruktozy zwiększa ilość wody w jelicie i sprzyja biegunce |
| Żywność wysoko przetworzona | Fast food, gotowe dania, słodycze | Zawiera dodatki, emulgatory i tłuszcze obciążające przewód pokarmowy |
| Tłuste i ciężkostrawne potrawy | Smażone dania, potrawy na głębokim tłuszczu | Spowalniają opróżnianie żołądka i mogą nasilać dyskomfort jelitowy |
U osób z zespołem jelita drażliwego produkty te mogą nasilać objawy jelitowe, takie jak nadmierna produkcja gazów, biegunka, ból brzucha oraz wzdęcia. Dzieje się tak głównie na skutek nasilonej fermentacji w jelitach, zwiększonego napływu wody do światła jelita oraz nadwrażliwości trzewnej.
Właśnie dlatego w IBS tak istotne jest świadome eliminowanie wyłącznie tych produktów, które faktycznie pogarszają samopoczucie, zamiast wprowadzania nadmiernych i niepotrzebnych restrykcji żywieniowych.
Podsumowanie
Zespół jelita drażliwego to przewlekłe zaburzenie przewodu pokarmowego, które wymaga indywidualnego podejścia, cierpliwości i świadomej pracy z dietą. Objawy IBS mogą znacząco wpływać na codzienne funkcjonowanie, jednak u wielu pacjentów możliwe jest ich skuteczne złagodzenie.
Dobrze dobrana dieta przy jelicie drażliwym, oparta na zasadach low FODMAP, pozwala zidentyfikować produkty nasilające dolegliwości i stworzyć spersonalizowany jadłospis, który wspiera pracę jelit zamiast ją obciążać. W połączeniu z regularnością posiłków, odpowiednim doborem błonnika oraz uważnością na sygnały organizmu, dieta staje się realnym narzędziem poprawy komfortu trawiennego i jakości życia osób z IBS.
FAQ
1. Co jeść na śniadanie przy zespole jelita drażliwego?
Owsiankę na wodzie lub mleku bez laktozy, jajka, ryż, banan w małej ilości.
2. Czy można pić kawę przy IBS?
U części osób kawa nasila objawy, zwłaszcza biegunkę. Warto sprawdzić tolerancję.
3. Co jeść, żeby uspokoić jelita?
Produkty o niskiej zawartości FODMAP, gotowane warzywa, ryż, jajka.
4. Ból jelit – o czym może świadczyć?
W IBS zwykle o nadwrażliwości jelit, ale zawsze wymaga diagnostyki różnicowej.
5. Czy dieta pudełkowa ma sens przy IBS?
Tak, pod warunkiem że jest to dieta low FODMAP, a nie standardowy catering.
Bibliografia:
- https://pubmed.ncbi.nlm.nih.gov/31917991/
- https://pubmed.ncbi.nlm.nih.gov/25734736/
- https://pubmed.ncbi.nlm.nih.gov/27444264/
- https://pubmed.ncbi.nlm.nih.gov/38337655/
- https://pubmed.ncbi.nlm.nih.gov/41550863/
- https://www.sciencedirect.com/science/article/abs/pii/S2405457724000494
- https://pubmed.ncbi.nlm.nih.gov/34365915/

